大腸癌連續15年名列國人發生率最高的癌症!早期大腸癌幾乎沒有症狀,而大腸鏡檢查是目前能及早發現大腸癌的重要利器。過去許多民眾因害怕大腸鏡檢查的不適感而裹足不前,如今,透過「無痛大腸鏡檢查」,既能幫助大家早期篩檢,又能減少過程中的不適。
什麼是無痛大腸鏡?
大腸鏡檢查是一種細長、軟性,內含導光纖維的內視鏡,可直接進入腸道內部進行檢查,幫助發現瘜肉、腸道發炎、潰瘍、腫瘤和其他異常病徵。
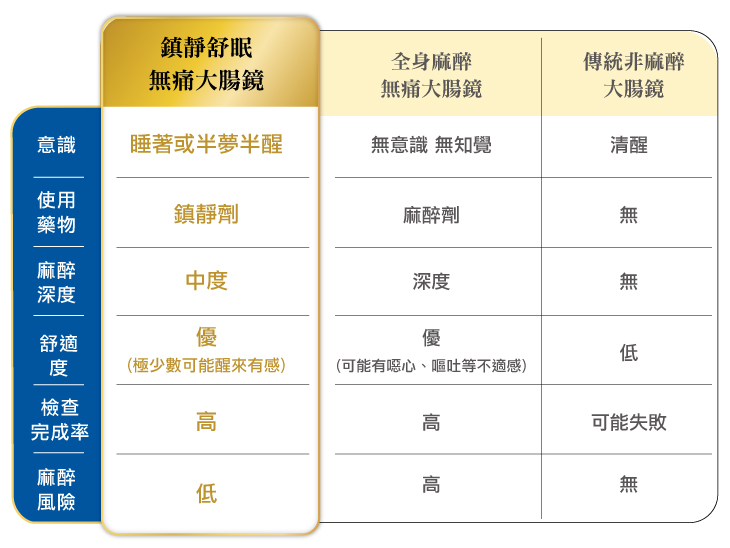
目前,大腸鏡檢查方式可分為一般的非無痛大腸鏡、全身麻醉的無痛大腸鏡,以及本院所採用的「鎮靜舒眠無痛大腸鏡」。
·傳統非無痛大腸鏡
傳統非無痛大腸鏡就是不使用任何麻醉的檢查方式,讓患者在清醒的狀態下接受檢查,適合對麻醉藥物有過敏史、或麻醉高風險群的民眾。
·全身麻醉無痛大腸鏡
全身麻醉的無痛大腸鏡檢查,是在進行大腸鏡檢查時,由麻醉專科醫師為受檢者進行全身麻醉後,以無痛的方式進行大腸鏡檢查。
這種檢查方式能避免檢查過程中的疼痛不適,但全身麻醉有一定的風險,且萬一檢查過程中有腸道受傷、穿孔的狀況,受檢者會不知不覺、無法立即反應及處理。
·鎮靜舒眠無痛大腸鏡
本院的無痛大腸鏡檢查,採取鎮靜舒眠而非全身麻醉,使受檢者在半夢半醒或睡著的狀態下完成檢查。這種方式在檢查過程中若有狀況,受檢者還能有所反應,讓醫師能察覺並立即採取相應對策,也能避免全身麻醉的風險,較為安全。
·無痛大腸鏡和傳統大腸鏡比較表
〈延伸閱讀:早期胃癌檢測及診斷〉
需要進行大腸鏡檢查的族群
近年來,國人罹患大腸癌的年齡層也不斷下探,據臨床研究顯示,導致大腸癌的原因中,大約只有10%來自遺傳,其他90%都來自個人的生活習慣與生活環境。以下列出需定期接受大腸鏡10個族群,並針對各族群進行詳細相關說明:
·年齡增長:
據統計,90%以上的大腸癌發生在50歲以上的民眾,但因國人飲食與生活習慣的問題,近年來發生年齡層有下探趨勢,20~30歲左右的患者更是屢見不鮮。
·體重過重:
哈佛大學公共衛生學院曾公布一項研究數據,顯示青少年時期就有嚴重肥胖問題的民眾,中年時罹患大腸癌的風險是其他人的2倍。而國內也曾有醫療機構統計,體重超標的第2、3期大腸癌患者,治療後復發的機率會比體重正常的患者高。
·愛吃油炸、燒烤:
大腸癌與飲食有相當密切的關係,例如蛋白質、肉類在經過油炸或燒烤後,會產生致癌物質異環胺、多環芳香烴等,因此,若經常大量攝取燒烤、油炸肉類,罹患大腸癌的風險會提高。
〈延伸閱讀:愛吃燒烤配啤酒 食道癌日趨年輕化〉·過量含糖食物:
當身體攝取過多精緻糖,容易讓脂肪囤積及造成身體慢性發炎,增加癌症風險。
·抽菸嗜酒:
香菸中的有害物質除了會進入呼吸道肺部,也會透過血液到達全身,傷害全身器官,包括腸道。酒精進入人體後會轉化成乙酸、乙醇,侵蝕腸道破損的黏膜細胞,時間久了就可能導致癌化。研究統計常抽菸、飲酒的人罹患大腸癌年齡大比一般人早,因此可能要更早開始接受大腸癌檢查。
·久坐、缺乏運動:
運動可以促進腸蠕動,預防便祕並幫助排除毒素、致癌物。久坐又缺乏運動的民眾比較容易長大腸瘜肉,而癌細胞大多由瘜肉演變而來。
·曾罹患大腸癌者:
曾罹患過大腸癌的民眾經治療後,建議至少每年都要定期接受追蹤檢查。
·有瘜肉病史者:
並非所有瘜肉都可能演變為大腸癌,但「腺瘤性瘜肉」未來癌化的風險較高。另外,還有一種特殊的「凹陷型」瘜肉是直接由黏膜癌化,病程進展更快,也更難察覺。
·有家族病史者:
一等親中若有人罹患大腸癌,則自身罹患大腸癌的機率是其他人的3~6倍。有家族病史的人建議40歲起就定期接受大腸鏡檢查,或以親屬罹病時的最小年齡再往前推10年,作為自己開始接受大腸鏡檢查之年齡。
·潰瘍性結腸炎患者:
潰瘍性結腸炎是一種慢性、反覆性的大腸黏膜發炎症,且發生原因不明,若腸黏膜長期發炎,隨著時間增長,也可能增加癌症發生的機率。
無痛大腸鏡檢查流程
一般的無痛大腸鏡檢查,檢查流程大致為:
諮詢及預約檢查 〉領取清腸藥 〉前3天低渣飲食 〉前一晚喝清腸藥水在家清腸 〉報到與麻醉諮詢 〉檢前準備 〉施打麻醉藥劑 〉大腸鏡檢查 〉恢復室休息 〉聽報告。
為求清腸更加徹底,輝雄診所無痛大腸鏡檢查採用檢查當天到院才清腸的方式,檢查流程與一般醫療院所不同:
無痛大腸鏡檢查前
1.選擇專業醫療團隊:
完整而高品質的大腸鏡檢查最關鍵的要素之一,就是醫療團隊必須擁有極佳且完整的全大腸內視鏡操作技術,配合放大百倍內視鏡及NBI的詳細觀察,可判斷人體內的大腸病變(包括瘜肉、早期癌病變),立即執行內視鏡切除,及內視鏡縫合,不必住院當天即可回家。
2.評估身體狀況:
如果身體狀況不是很好、有特殊情形(藥物過敏史),或年齡較大(70歲以上),在預約接受大腸鏡檢查前,最好先跟醫師諮詢完善評估,本院也會先確認受檢者的病史,包括是否有三高、心血管疾病、藥物過敏、平時排便狀況、各種手術等。以下幾類民眾特別需要注意,請事前與醫師討論。
3. 飲食管理:
本院不同於一般醫療院所需前三天低渣飲食,僅需檢查前一天進行飲食管理,避免食用高纖的食材如蔬菜水果等,改吃各種肉類、白飯、白麵、白土司等易消化食物。需特別注意檢查前一晚九點之後禁食,凌晨12點過後禁水。
4. 執行徹底清腸流程:
無痛大腸鏡檢查前的清腸是否徹底,直接關係到整個檢查是否順利與診斷的精準度。因為不乾淨的大腸,檢查時容易遺漏重要的病變,如癌變的瘜肉或早期大腸癌。
一般醫院讓受檢者術前3天即開始特殊飲食,並在家服用瀉藥做準備,但一般民眾,不具備專業知識,自己在家裡服用清腸藥水,無法精確判斷大腸是否有清乾淨。
本院是讓受檢者於檢查當天空腹抵院,才開始喝清腸藥水,在專業醫護人員指導與陪伴下,開始喝藥水清腸,以大約兩個多小時的時間將大腸徹底清潔乾淨,有助執行高品質、清晰準確的無痛大腸鏡檢查。
無痛大腸鏡檢查中
接受無痛大腸鏡檢查的客人,於早上8點到院報到,開始喝清腸藥水,待腸子清淨、排空,大約中午後開始檢查。若平時有便祕問題或排便不順的民眾,醫師會於諮詢時先開立軟便劑,讓檢查當天清腸更順利。
檢查時間依個人難易程度時間不等,一般需要10-15分鐘左右。檢查結束後於本院餐廳用餐休息、等候聽報告,大約下午3-5點左右能聽完報告,返家休息。
無痛大腸鏡檢查後
·沒切瘜肉者
1.注意有無不適症狀:做完無痛大腸鏡之後請充分休息,若有出現頭暈不適症狀,或返家後排便出血,請來電告知醫護人員。
2.當天勿自行開車騎車:返家時請搭乘大眾運輸工具或搭車,勿自己開車、騎車。
3.當天飲食清淡:檢查後當天飲食仍以清淡為主,避免滾燙、麻辣、過度油膩等刺激性的食物。
·有切瘜肉者
1.一週內:有切除瘜肉者,建議一週內不能出遠門(如出國搭、飛機)。請避免提重物或做較劇烈的運動,儘量多休息。
2.打點滴:術後隔天需回診打點滴,幫助傷口癒合。
3.飲食管理:切除瘜肉後,請進行3-5天左右的飲食管理,以軟質飲食(比照檢查前一天的飲食模式),讓腸道休息、傷口恢復。
4.藥物使用:若平時有服用含抗凝血劑之藥物,請先與醫師討論用藥注意事項。
5.術後出血:有些民眾瘜肉手術後7天內可能出現出血情形,若是於排便時有少量血絲屬正常現象,但若伴隨腹痛、腹脹及持續多日血便,請返回門診檢查。
<更多無痛大腸鏡檢查常見問題→無痛腸胃鏡檢查 常見問題>
結論
本院的無痛大腸鏡檢查,採用鎮靜舒眠而非深層的全身麻醉,不只無痛,還結合放大百倍內視鏡及NBI窄頻影像系統,可在檢查當中將可疑病變放大一百倍來觀察,判定是否有癌變或將來可能變成大腸癌,並可立即將瘜肉病變整顆挖除。最重要的是無痛大腸鏡檢查前要做好徹底的清腸工作,搭配醫師的技術與經驗,早期發現大腸癌。
特別是40歲以上、肥胖、血便、飲食多肉多油脂、高糖、高油脂;家族有大腸癌、大腸息肉者,以及有糖尿病、生活習慣不良者(飲食、菸酒、不運動、熬夜)均屬高危險群,建議最好每年都接受無痛大腸鏡檢查。
<輝雄先進設備 讓檢查更加徹底→尖端內視鏡>